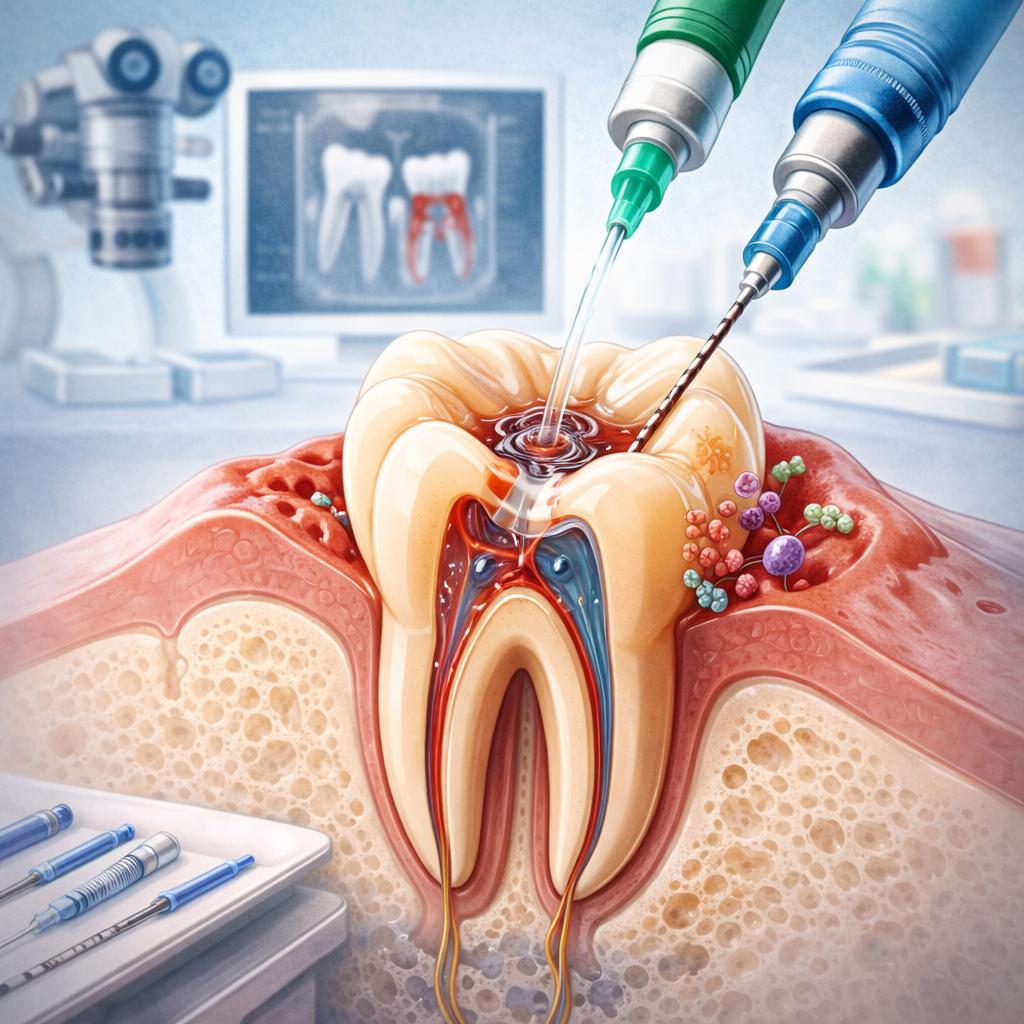
Периодонтит — это серьезное воспалительное заболевание тканей, окружающих корень зуба (периодонта). В отличие от кариеса, который поражает только твердые ткани зуба, или пульпита, затрагивающего сосудисто-нервный пучок внутри зуба, периодонтит выходит за пределы корня и вовлекает в патологический процесс связочный аппарат, удерживающий зуб в лунке, и костную ткань. Это заболевание является прямым следствием запущенного кариеса или пульпита, а также может возникать из-за травмы или некачественного стоматологического лечения. Периодонтит опасен тем, что может протекать бессимптомно длительное время, но при обострении способен привести к серьезным последствиям — от флюса и абсцесса до угрозы для всего организма из-за распространения инфекции.
Лечение периодонтита — это сложный и многоэтапный процесс, требующий от стоматолога высокой квалификации и терпения. Его главная цель — не просто устранить боль, а полностью удалить инфекцию из корневых каналов и окружающих тканей, остановить разрушение кости и, по возможности, сохранить зуб как функциональную единицу. В основе лечения лежит тщательная механическая и медикаментозная обработка системы корневых каналов, которые представляют собой разветвленную сеть микроскопических полостей, где прячутся бактерии.
Основные принципы и этапы лечения периодонтита включают
- Диагностика и планирование. Лечение начинается с тщательной диагностики. Врач собирает анамнез, проводит осмотр, оценивает подвижность зуба и состояние десны. Обязательным этапом является рентгенологическое исследование — прицельный снимок или компьютерная томография (КТ). Снимок позволяет увидеть, есть ли киста или гранулема у верхушки корня, насколько велик очаг разрушения костной ткани, оценить качество предыдущего пломбирования каналов (если оно было), выявить дополнительные каналы и анатомические особенности строения корней. На основе этих данных врач выбирает тактику лечения.
- Анестезия. Лечение периодонтита, особенно в стадии обострения, может быть болезненным, поэтому обязательно проводится местная анестезия. Воспаленная ткань имеет кислую среду, которая может снижать эффективность некоторых анестетиков, поэтому врач выбирает специальные препараты и их дозировки для достижения полноценного обезболивания.
- Обеспечение доступа. Врач удаляет все кариозные ткани, старые пломбы и создает прямой доступ к устьям корневых каналов. Если зуб ранее был депульпирован, снимается старая коронка или пломба, удаляется предыдущий пломбировочный материал из каналов.
- Механическая обработка корневых каналов. Это ключевой и самый трудоемкий этап. С помощью тончайших ручных и машинных инструментов (файлов) врач тщательно очищает каналы на всем протяжении — от устья до верхушки. Удаляются инфицированные ткани дентина, остатки пульпы, микроорганизмы. Каналы расширяются до размера, необходимого для качественного пломбирования, и им придается форма, обеспечивающая надежную обтурацию.
- Медикаментозная обработка. Параллельно с механической очисткой проводится многократная и обильная ирригация (промывание) каналов антисептическими растворами. Используются современные препараты — гипохлорит натрия, хлоргексидин, ЭДТА. Для усиления антисептического эффекта часто применяется ультразвуковая активация растворов, которая позволяет проникать в самые мелкие ответвления каналов. После высушивания каналов в них могут быть заложены временные пасты с гидроксидом кальция для длительного антибактериального действия на очаг воспаления у верхушки корня.
- Временная пломба. После завершения первого этапа обработки зуб закрывается временной пломбой. Пациенту назначается контрольный визит через несколько дней или недель — срок зависит от клинической картины и используемых препаратов. В этот период важно следить за самочувствием: при появлении боли или отека необходимо немедленно обратиться к врачу.
- Пломбирование корневых каналов. На следующем визите, если жалоб нет, врач удаляет временную пломбу и временный материал из каналов, повторно промывает и высушивает их. Затем проводится постоянное пломбирование каналов. Современным стандартом является обтурация методом вертикальной или латеральной конденсации горячей гуттаперчи. Этот метод обеспечивает трехмерное заполнение сложной системы каналов, герметичность и надежную изоляцию от повторного проникновения бактерий.
- Контрольный снимок. После пломбирования каналов обязательно выполняется контрольный рентгеновский снимок. Он подтверждает, что каналы запломбированы плотно, на всем протяжении и ровно до физиологического сужения у верхушки корня (или с небольшим выведением при определенных показаниях).
- Восстановление коронки зуба. После успешного лечения каналов необходимо восстановить коронковую часть зуба постоянной пломбой или ортопедической конструкцией (коронкой, вкладкой). Это защищает зуб от разрушения и восстанавливает его функцию.
- Диспансерное наблюдение. После завершения лечения пациенту рекомендуется периодически (раз в 6–12 месяцев) проходить контрольные осмотры и рентгенографию для оценки динамики восстановления костной ткани в области верхушки корня. Процесс заживления может занимать от нескольких месяцев до года и более.
В сложных случаях, когда консервативное лечение невозможно или неэффективно (например, при крупных кистах, перфорациях корня, безуспешном повторном лечении), прибегают к хирургическим методам — резекции верхушки корня, цистэктомии или даже удалению зуба.
Современная стоматология сегодня располагает мощным арсеналом средств для лечения периодонтита. Применение дентального микроскопа позволяет врачу работать с ювелирной точностью, видеть устья дополнительных каналов и качественно очищать их. Использование компьютерной томографии дает трехмерное изображение, исключающее ошибки в диагностике. Современные методики пломбирования обеспечивают долговременную герметичность и предсказуемый результат.
Таким образом, лечение периодонтита — это сложный, но при правильном подходе успешный процесс, позволяющий сохранить зуб даже в, казалось бы, безнадежной ситуации. Главное — не затягивать с визитом к врачу при первых признаках дискомфорта и доверять свое здоровье квалифицированным специалистам.
Чтобы разобраться в тонкостях лечения и понять, какие методы подойдут именно в вашем случае, необходимо пройти очную консультацию, на которой врач сможет провести диагностику, ответить на все вопросы и рассказать еще о возможных вариантах сохранения зуба и современных подходах к терапии.